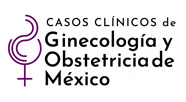RESUMEN
Antecedentes: El leiomioma parauretral es un tumor benigno de baja frecuencia, derivado del músculo liso, que puede confundirse con lesiones quísticas más comunes o prolapsos genitales.
Caso clínico: Paciente de 44 años, con sensación de una tumoración vaginal en aumento constante de tamaño, dolor pélvico, sangrado e incontinencia urinaria en los últimos tres años. En un inicio, la lesión se interpretó como quiste de la glándula de Skene, lo que retrasó el diagnóstico. Por último, se hizo la resección quirúrgica completa, por vía vaginal, con preservación uretral. El estudio histopatológico confirmó el leiomioma parauretral. La paciente evolucionó sin contratiempos, con desaparición de los síntomas y adecuada cicatrización.
Conclusión: Es importante pensar en la posibilidad de un leiomioma parauretral como parte del diagnóstico diferencial de las tumoraciones periuretrales y en la necesidad de atención multidisciplinaria para conseguir que el tratamiento sea seguro y eficaz.
Palabras clave: Leiomioma, prolapso, incontinencia urinaria, dolor pélvico, posmenopausia
ABSTRACT
Background: Paraurethral leiomyoma is a rare benign tumor derived from smooth muscle that can be mistaken for more common cystic lesions or genital prolapse.
Clinical case: A 44-year-old patient presented with a sensation of a vaginal mass that was progressively increasing in size, along with pelvic pain, bleeding, and urinary incontinence over the past three years. Initially, the lesion was interpreted as a Skene's gland cyst, which delayed the diagnosis. Ultimately, complete surgical resection was performed vaginally, with preservation of the urethra. Histopathological examination confirmed paraurethral leiomyoma. The patient recovered without complications, with resolution of symptoms and proper healing.
Conclusion: It is important to consider the possibility of a paraurethral leiomyoma in the differential diagnosis of periurethral tumors and to emphasize the need for multidisciplinary care to ensure safe and effective treatment.
Keywords: Leiomyoma, Prolapse, Urinary incontinence, Pelvic pain, Postmenopause
ANTECEDENTES
Los leiomiomas son tumores benignos derivados del músculo liso; su localización más frecuente es el útero.1,2 La aparición de los leiomiomas parauretrales es excepcional, con pocos casos descritos en la bibliografía mundial, representan, aproximadamente, el 5% de los tumores parauretrales, que ocurren en 1 de cada 1000 mujeres.3,4
Estos tumores suelen diagnosticarse en mujeres en edad reproductiva, con una media de edad entre 40 y 44 años, aunque se han comunicado casos en adolescentes y en pacientes posmenopáusicas.5,6 Su causa no está totalmente clara; se ha sugerido un posible origen en remanentes embrionarios o fibras musculares residuales, con posible influencia hormonal, en virtud de la asociación con su crecimiento durante el embarazo y regresión luego de la menopausia.6,7
Los síntomas dependen del tamaño y localización y van desde sensación de un tumor vaginal, dolor pélvico, dispareunia y sangrado hasta la incontinencia urinaria.1,8 Incluso 50% de los casos pueden ser asintomáticos.3 El diagnóstico diferencial incluye: quistes de Skene, divertículos uretrales, quistes de Gartner y leiomiosarcoma.2,9 Estos tumores pueden confundirse con un prolapso genital anterior porque ambos padecimientos pueden manifestarse con síntomas similares.10
La resonancia magnética es el método más útil para caracterizar estas lesiones y descartar diagnósticos alternativos9. El tratamiento de elección es la resección quirúrgica completa, casi siempre por vía vaginal, con evolución favorable y bajo riesgo de recurrencia.1,7
CASO CLÍNICO
Paciente de 44 años, con antecedente de dos embarazos y dos partos, sin historial de enfermedades; solo una esterilización quirúrgica y citología cervicovaginal. La prueba para VPH se reportó negativa. Inicialmente consultó debido a un cuadro clínico de un año de evolución de sensación en aumento de tamaño de una tumoración vaginal, acompañada de dolor pélvico e incontinencia urinaria de urgencia, sin fiebre ni secreción local.
En el examen físico se evidenció el tumor parauretral derecho, de aproximadamente 4 cm, consistencia dura, móvil, de bordes regulares, sin descartar que se tratara de un prolapso anterior. Para poder establecer el diagnóstico diferencial se envió para estudio con los urólogos, quienes consideraron que se trataba de un quiste de la glándula de Skene; le indicaron tratamiento con cefalexina y la solicitud de una ecografía transvaginal. Lamentablemente, la paciente no acudió a los controles solicitados.
A los 14 meses regresó a la consulta debido a la persistencia de los síntomas. Se advirtió el crecimiento del tumor a 6 cm, con área central ulcerada, sin signos de infección ni fluctuación. Se solicitó nuevamente una ecografía y se indicó control, al que tampoco acudió.
Transcurridos ocho meses acudió debido al mayor crecimiento de la lesión, ahora acompañada de sangrado vaginal y empeoramiento de la incontinencia urinaria, deterioro en la calidad de vida y en la salud sexual. El examen reveló una tumoración sólida, inmóvil y vascularizada en la región parauretral derecha, que desviaba la uretra y distorsionaba la anatomía, sin sangrado activo que simulaba un prolapso en la pared anterior. Figura 1
Se decidió hospitalizarla para un estudio integral. Los análisis paraclínicos descartaron que hubiera infección o inflamación sistémica. La tomografía de abdomen y pelvis mostró una lesión sólida, vulvar, sin adenomegalias inguinales ni pélvicas. El urólogo le practicó la cistoscopia, que descartó el daño vesical. La ginecóloga oncóloga le indicó la toma de una biopsia diagnóstica y la resección quirúrgica.
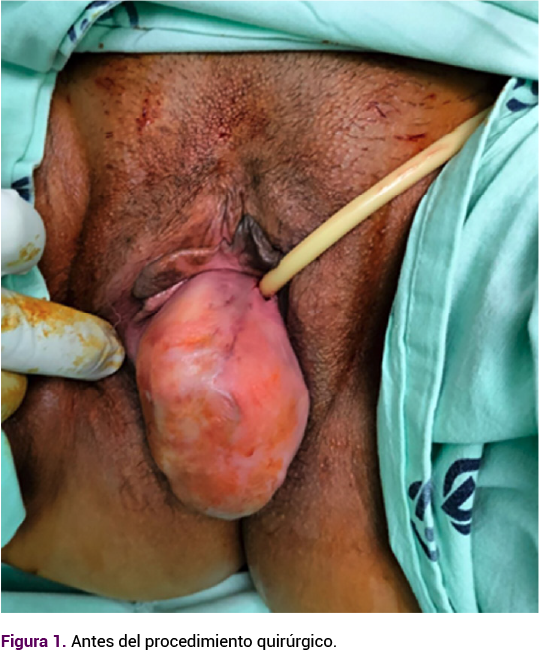
Durante el procedimiento quirúrgico con anestesia se evidenció la lesión parauretral derecha, de aproximadamente 6 cm, que desplazaba la uretra hacia la izquierda y se extendía hasta el fondo en la región anterior del pubis, sin afectar el cuello del útero, con tejido fibroso y vascularizado. Enseguida se procedió al cateterismo vesical. Se infiltró la pared anterior de la vagina, se practicó la disección circular y la resección completa de la lesión, con separación de la fascia vesicovaginal. Se hicieron la plicatura uretral, la hemostasia cuidadosa y el cierre por planos con reducción del espacio muerto, y se procedió al cierre de la mucosa vaginal, con sutura absorbible, multifilamento (Figura 2).
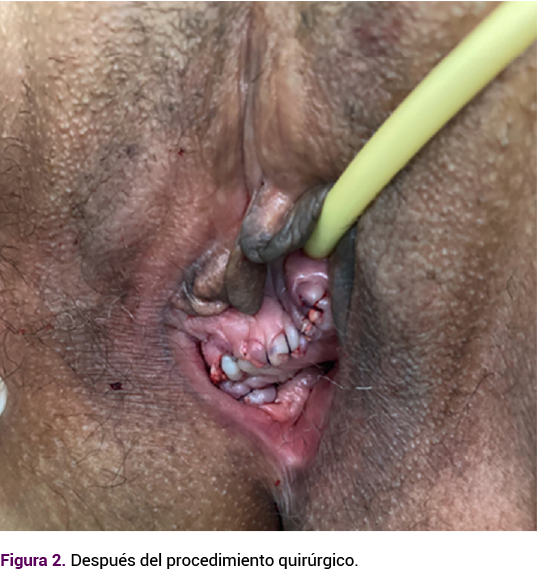
Al extraer el espécimen se evidenció la lesión redondeada, de aproximadamente 10 cm de diámetro, de consistencia dura y bordes regulares. Figura 3
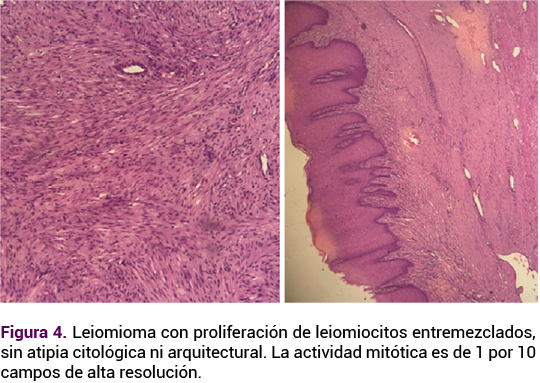
La paciente evolucionó satisfactoriamente, con micción espontánea y sin complicaciones, por lo que se dio de alta al día siguiente. En el control posoperatorio se evidenció la adecuada cicatrización y la desaparición de los síntomas. El reporte histopatológico confirmó que se trató de un leiomioma parauretral benigno (Figura 4). Se indicó seguimiento anual en la consulta de ginecología.
DISCUSIÓN
El leiomioma parauretral es una neoplasia benigna infrecuente, con menos de 100 casos documentados en la bibliografía internacional, hasta la fecha, y constituye una causa excepcional de tumor periuretral en mujeres.1,2 Se origina a partir del músculo liso de los tejidos periuretrales y comparte características histológicas con los leiomiomas uterinos, aunque su manifestación clínica y el diagnóstico pueden ser más desafiantes debido a su baja prevalencia y síntomas inespecíficos.1,3,7
A partir de la perspectiva genética, los leiomiomas uterinos tienen susceptibilidad hereditaria y mutaciones somáticas. Está demostrada la mayor frecuencia en mujeres con antecedentes familiares, con síndromes de leiomiomatosis hereditaria y carcinoma de células renales, asociado con mutaciones en el gen FH. Entre las mutaciones somáticas destacan las de MED12, que se encuentran incluso en 70% de los casos, que alteran la regulación transcripcional y favorecen la proliferación e inestabilidad genómica. También se describen anomalías cromosómicas, como reordenamientos en 12q14-15 que aumentan la expresión de HMGA2, deleciones en 7q22 que afectan genes como CUX1 y alteraciones en cromosomas sexuales, que modifican el comportamiento tumoral. Estos cambios genéticos se relacionan no solo con la aparición, sino también con el tamaño, cantidad y localización de los miomas.11,12
Además de la genética, los mecanismos epigenéticos cumplen un papel decisivo en la patogénesis. Las alteraciones en la metilación del ADN y de histonas, junto con la desregulación de microARN e lncARN, modifican la expresión de genes relacionados con la proliferación, angiogénesis y remodelación de la matriz extracelular. En paralelo, se reconoce un origen celular ligado a la transformación de células madre o progenitoras del miometrio, que al adquirir mutaciones (como en MED12 o HMGA2) y estar expuestas a factores ambientales y epigenéticos, dan inicio a los tumores. Este modelo integra genética, epigenética y microambiente que explica por qué los miomas son tumores benignos monoclonales con alta variabilidad clínica, y abre la puerta a tratamientos dirigidos más allá de la cirugía.11,13
El caso clínico aquí comunicado es el de una paciente de 44 años, con edad dentro de los límites reportados en gran parte de los casos descritos, que suelen manifestarse en mujeres en edad reproductiva o en la perimenopausia.2,3 La paciente experimentó síntomas que fueron evolucionando durante casi dos años, incluida la sensación de una tumoración vaginal, incontinencia urinaria de urgencia y dolor pélvico. Este perfil clínico es concordante con lo reportado en diversas series, donde los leiomiomas parauretrales pueden originar síntomas relacionados con la compresión uretral, disuria, urgencia miccional, dispareunia o masa palpable.2,4,7
Uno de los aspectos más relevantes del caso fue el retraso diagnóstico inicial, con una presunción clínica de quiste de Skene. Esta confusión diagnóstica es común porque los síntomas urinarios y la existencia de un tumor periuretral son hallazgos compartidos con enfermedades benignas más frecuentes, como los quistes parauretrales, divertículos uretrales o, incluso, el prolapso anterior.2,4,8 La ausencia de seguimiento oportuno favoreció el crecimiento progresivo del tumor, con afectación de la función urinaria y deterioro de la salud sexual, aspectos que se han descrito como consecuencias clínicas importantes del leiomioma parauretral.2,7
En cuanto al diagnóstico por imágenes, si bien en la paciente del caso se practicó una tomografía computada de abdomen y pelvis, la bibliografía hace hincapié en que la resonancia magnética nuclear es la modalidad de elección para caracterizar tumores periuretrales; esto por su mayor poder de resolución en tejidos blandos y su capacidad para diferenciar lesiones benignas de tumores malignos o procesos inflamatorios crónicos.
Desde el punto de vista histopatológico, los leiomiomas parauretrales muestran una proliferación de células musculares lisas fusiformes, sin atipia nuclear ni actividad mitótica anormal, y expresan positividad inmunohistoquímica para actina de músculo liso y desmina.1,3
El tratamiento de elección es la resección quirúrgica completa. La vía transvaginal es el acceso preferido, por ser menos invasiva y permitir una adecuada exposición quirúrgica en la mayoría de los casos, incluso en tumores de tamaño moderado a grande.7
- La necesidad de incluir al leiomioma parauretral en el diagnóstico diferencial de tumores periuretrales en mujeres, sobre todo cuando se asocian con síntomas urinarios crónicos.
- La importancia de recurrir a modalidades de imagen avanzadas, como la resonancia magnética nuclear, para una caracterización anatómica más precisa en lesiones atípicas.
- La relevancia de un enfoque multidisciplinario, que integre al ginecólogo, urólogo y oncólogo ginecológico para una planificación quirúrgica segura.
- La trascendencia que estas lesiones benignas pueden tener en la función urinaria, sexual y calidad de vida, justifica una intervención oportuna y adecuada.
A pesar de los hallazgos clínicos y quirúrgicos relevantes descritos, este reporte tiene ciertas limitaciones. No se dispuso de los estudios complementarios de resonancia magnética preoperatoria que habrían permitido una caracterización más precisa de la lesión y una mejor correlación imagen-patología. Tampoco se hizo un análisis inmunohistoquímico ampliado para marcadores de proliferación o diferenciación muscular, que habría contribuido a una descripción más completa del tumor y a descartar variantes atípicas. El seguimiento posoperatorio se limitó al primer año, por lo que no puede determinarse, con certeza, el riesgo de recurrencia a largo plazo. Por último, al tratarse de un tumor poco frecuente, no se dispone de comparaciones con series locales o regionales que permitan contextualizar su incidencia o tratamiento en nuestro medio.
CONCLUSIÓN
El leiomioma parauretral es un tumor de baja frecuencia, que debe contemplarse en el diagnóstico diferencial de las tumoraciones periuretrales. Su reconocimiento oportuno evita demoras diagnósticas y permite el tratamiento quirúrgico curativo. La resección completa asegura la desaparición de los síntomas, bajo riesgo de recurrencia y una adecuada recuperación funcional.
DECLARACIONES
Conflicto de intereses
Los autores declaran no tener algún conflicto de intereses.
Financiamiento
Los autores declaran no tener relación comercial ni financiera con ningún patrocinador.
Uso de IA
Para este trabajo no se recurrió a la inteligencia artificial.
Declaración de derechos humanos y de los animales
Este artículo no contiene estudio alguno con animales llevado a cabo por alguno de los autores.
Consentimiento informado
Se obtuvo el consentimiento informado y firmado por la paciente para publicar su caso clínico.
Referencias
- Sakthivel DK, Ragavan M, Bafna S, Tiwari M, et al. Paraurethral leiomyoma: a rare entity requiring extensive preoperative counseling and prompt management. Cureus 2024; 16 (6): e61684. https://doi.org/10.7759/cureus.61684
- Braga A, Soave I, Caccia G, Regusci L, et al. What is this vaginal bulge? An atypical case of vaginal paraurethral leiomyoma. A case report and literature systematic review. J Gynecol Obstet Hum Reprod 2021; 50 (6): 101822. https://doi.org/10.1016/j.jogoh.2020.101822
- Alsahabi J, Benawadh A, Bamanie E. Long-term follow up of paraurethral leiomyoma: A case report and literature review. Int J Surg Case Rep 2022; 101: 107773. https://doi.org/10.1016/j.ijscr.2022.107773
- Egbe TO, Egbe EN, Njamen TN, Belley EP, et al. Vaginal leiomyoma misdiagnosed as a genital prolapse: a case report and review of the literature. BMC Women´s Health 2020; 20 (1): 90. https://doi.org/10.1186/s12905-020-0883-2
- Adams-Piper E, Jacobs S, Ghoniem GM. Paraurethral leiomyoma in a 20-year-old woman: A case report. Urol Case Rep 2016; 4: 14-6. https://doi.org/10.1016/j.eucr.2015.10.008
- Shim S, Borg CS, Majeed HG, Humaidan P. Paraurethral leiomyoma in a postmenopausal woman: first european case. Case Rep Obstet Gynecol 2015; 2015: 542963. https://doi.org/10.1155/2015/542963
- Costa C, Barba M, Cola A, Frigerio M. Transvaginal excision of vaginal paraurethral leiomyoma: A video case report. Eur J Obstet Gynecol Reprod Biol 2023; 290: 11-3. https://doi.org/10.1016/j.ejogrb.2023.09.008
- Hubert KC, Remer EM, Rackley RR, Goldman HB. Clinical and MRI characteristics of vaginal and paraurethral leiomyomas: Can they be diagnosed before surgery? BJU Int 2009; 105 (12): 1686-8. https://doi.org/10.1111/j.1464-410X.2009.09046.x
- Widia F, Hamid ARAH, Indraswari MT, Pingkan T, et al. Female paraurethral leiomyoma in non-sexually active woman: A case report. Urol Case Rep 2022; 44: 102160. https://doi.org/10.1016/j.eucr.2022.102160
- Perugia G, Ciccariello M, Pirolli F, Chinazzi A, et al. Paraurethral leiomyoma. Urology 2012; 79 (1): 51.e51-52. https://doi.org/10.1016/j.urology.2011.08.004
- Machado-Lopez A, Simón C, Mas A. Molecular and cellular insights into the development of uterine fibroids. Int J Mol Sci 2021; 22 (16): 8483. https://doi.org/10.3390/ijms22168483
- Mäkinnen N, Kämpjärvi K, Frizzell N, Bützow R, Vahteristo P. Characterization of MED12, HMGA2 and FH alterations reveals molecular variability in uterine smooth muscle tumors. Mol Cancer 2017; 16: 101. https://doi.org/10.1186/s12943-017-0672-1
- Laganà AS, Vergara D, Favilli A, La Rosa VL, et al. Epigenetic and genetic landscape of uterine leiomyomas: a current view of a common gynecological disease. Arch Gynecol Obstet 2017; 296 (5): 855-67. https://doi.org/10.1007/s00404-017-4515-5