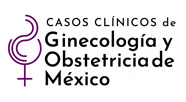RESUMEN
Antecedentes: La enfermedad trofoblástica gestacional constituye un grupo de padecimientos de origen placentario, entre ellos la mola parcial, que puede coexistir con un feto. Su incidencia va de 0.005 a 0.01 casos entre la totalidad de los embarazos; se caracteriza por su alta morbilidad y mortalidad.
Caso clínico: Paciente de 30 años, con antecedente de dos embarazos que transcurrieron sin complicaciones, con reporte ecográfico del embarazo actual, molar parcial, coexistente con un feto vivo de 12 semanas y placenta previa oclusiva total. Debido al sangrado vaginal persistente y paridad satisfecha se procedió a la histerotomía de urgencia, sin más complicaciones.
Conclusión: La enfermedad trofoblástica gestacional, con coexistencia de un feto vivo, es poco frecuente y representa un reto para el personal de salud debido a la alta morbilidad y mortalidad asociadas. La continuación del embarazo condiciona a estas pacientes a múltiples complicaciones, razón por la que se recomienda individualizar la atención médica conforme a las condiciones de cada una para determinar la continuidad o interrupción de la gestación.
Palabras clave: Enfermedad trofoblástica gestacional, placenta, feto, mola parcial, embarazos, placenta previa, hemorragia vaginal, paridad
ABSTRACT
Background: Gestational trophoblastic disease is a group of placental disorders that can coexist with a fetus, including partial mole. It occurs in 0.005 to 0.01% of pregnancies and is characterised by high morbidity and mortality.
Clinical case: A 30-year-old patient with a history of two uncomplicated pregnancies presented with an ultrasound report showing a partial mole alongside a live 12-week foetus and total occlusive placenta previa. Due to persistent vaginal bleeding and satisfactory parity, an emergency hysterotomy was performed without further complications.
Conclusion: Gestational trophoblastic disease with a coexisting live fetus is rare and poses a challenge to healthcare professionals due to the associated high morbidity and mortality. Continuing the pregnancy exposes patients to multiple complications, so medical care should be tailored to each patient's condition to determine whether to continue or terminate the pregnancy.
Keywords: Gestational trophoblastic disease, Placental, Fetus, Partial mole, Pregnancies, Placenta previa, Vaginal bleeding, Parity
ANTECEDENTES
La enfermedad trofoblástica gestacional comprende un espectro de trastornos benignos y malignos, secundarios a una hiperproliferación de las vellosidades coriónicas, con elevado potencial de invasión y metástasis.1 Debido a estas características, constituye una entidad de gran interés en la investigación médica.1,2 Su origen se asocia con aberraciones cromosómicas y sobreexpresión de genes paternos.1 Entre estas se encuentra el embarazo molar, que se clasifica en mola completa y mola parcial, aproximadamente el 80 % de todas las enfermedades trofoblásticas.2 Aunque suelen ser lesiones benignas, poseen un considerable potencial de transformación maligna, por lo que deberían considerarse patologías premalignas.1,3
La mola parcial es genéticamente triploide, de origen diándrico, caracterizada por la fertilización de un óvulo por dos espermatozoides o por un espermatozoide diploide.2 Los cariotipos más frecuentes son 69XXX, 69XXY y 69XYY.2 Existen casos descritos de mola recurrente familiar, asociados con mutaciones en los genes NLRP7 o KHDC3L.3 La coexistencia de una mola hidatiforme parcial con un feto es un evento raro, con una incidencia estimada entre 0.005 % y 0.01 % de los embarazos.4 Entre los principales factores de riesgo asociados se encuentran: antecedentes de abortos espontáneos, multiparidad5 y embarazo molar previo.5 No obstante, este riesgo disminuye si existen al menos dos embarazos normales consecutivos.5,6 Los síntomas más comunes incluyen sangrado vaginal, dolor pélvico, hiperémesis gravídica, hipertiroidismo y preeclampsia de inicio temprano.7 La ecografía pélvica es el estudio inicial de elección, con una sensibilidad diagnóstica del 20 al 30% en los casos de mola parcial.8
Desde el punto de vista fetal pueden observarse restricción del crecimiento intrauterino y oligohidramnios.8,9 El diagnóstico definitivo se establece mediante evaluación histopatológica, caracterizada por placentas hidrópicas agrandadas, generalmente con vesículas de cisternas irregulares, de aspecto similar al de la coliflor.9 En la inmunohistoquímica se observa pérdida de expresión de TSSC3, p53 y RB1.9 La positividad para p57 puede ser indicativa de una mola parcial.10
El enfoque terapéutico debe incluir el descarte de enfermedad metastásica, a través de estudios con marcadores hepáticos, radiografía de tórax y ultrasonido pélvico.11 El tratamiento consiste en la evacuación uterina mediante dilatación por succión y legrado o, en casos seleccionados, histerectomía.12,13 Posteriormente, se realiza el seguimiento mediante la medición seriada de gonadotropina coriónica.11-14
CASO CLÍNICO
Paciente de 30 años, con antecedente de dos embarazos que transcurrieron sin complicaciones y en curso de las 12.6 semanas de la gestación actual. Acudió a consulta debido a un cuadro de ocho días de sangrado vaginal, asociado con dolor pélvico y náuseas, con dolor a la palpación superficial y profunda en el hipogastrio.
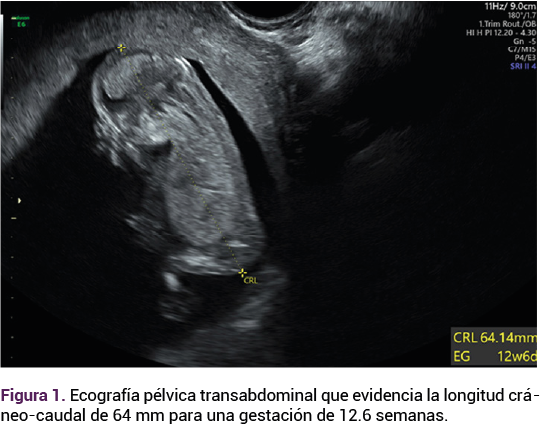
El ultrasonido pélvico transvaginal evidenció la existencia de un feto vivo de 12.6 semanas, por longitud cráneo-caudal (Figura 1), con discordancia de cavidades cardiacas ventriculares, comunicación intraventricular, ductus venoso patológico con onda invertida, translucencia nucal de 1.5 mm; placenta oclusiva total, con múltiples quistes en todo su espesor de 26 mm y vesículas a nivel placentario (imagen en “panal de abeja”) que corresponden a las vellosidades coriónicas marcadamente hidrópicas. Figura 2
Con base en lo anterior se estableció el diagnóstico de enfermedad trofoblástica gestacional. Ante la persistencia del sangrado vaginal quedaba contraindicado el legrado por succión y curetaje debido a la placenta oclusiva total. Con base en la consulta con los especialistas de medicina materno-fetal, y la determinación de paridad satisfecha por parte de la paciente, se procedió a la histerotomía abdominal total. El procedimiento transcurrió sin complicaciones. Los reportes de los estudios paraclínicos de función hepática, renal y pulmonar no informaron evidencia de alteraciones.
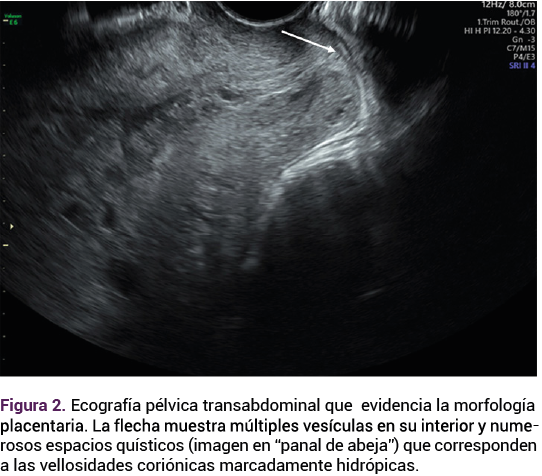
El reporte anatomopatológico y microscópico identificó mola hidatiforme parcial coexistente con un feto (Figuras 3, 4 y 5). Durante el seguimiento, la paciente no tuvo complicaciones aparentes y mostró un descenso significativo en las concentraciones de la gonadotropina coriónica humana.
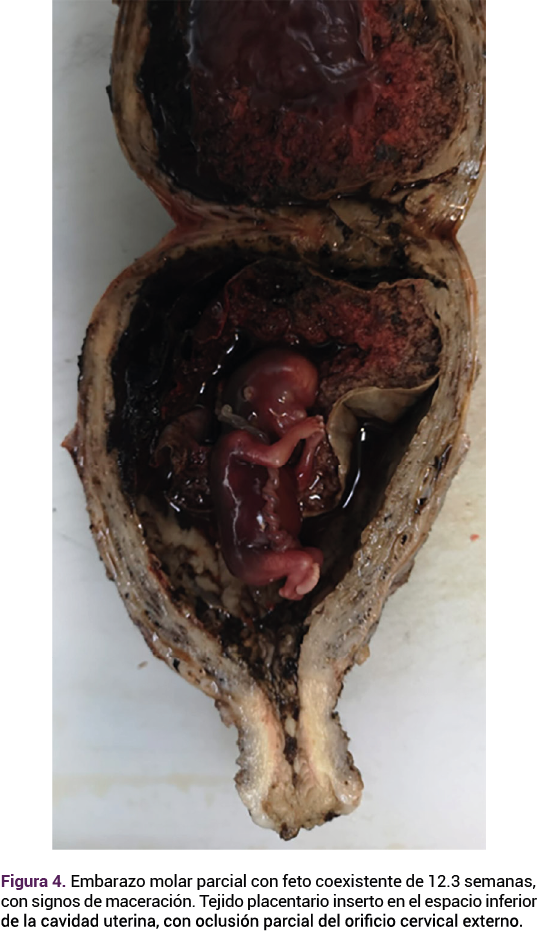
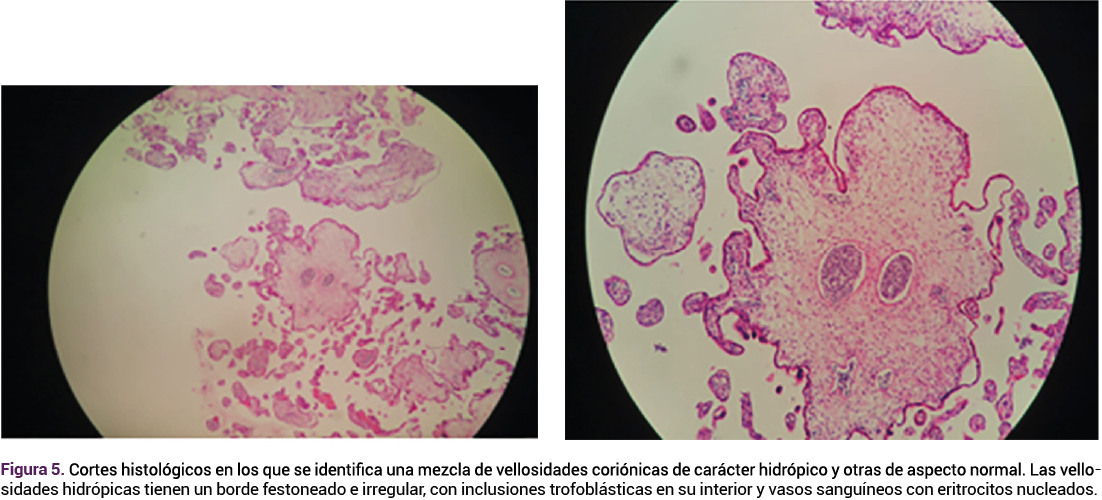
DISCUSIÓN
La enfermedad trofoblástica gestacional se diagnostica con base en los estudios patológicos; su adecuada clasificación depende de la experiencia del patólogo. Se trata de un padecimiento relevante debido al riesgo de persistencia o a la posibilidad de derivar en una neoplasia, una y otra dependientes del tratamiento y seguimiento específicos.
El diagnóstico diferencial entre mola parcial, mola completa y aborto hidrópico puede ser complejo, sobre todo en etapas tempranas del embarazo. La tinción inmunohistoquímica de p57 es decisiva porque está ausente en molas completas y existente en las parciales y los abortos hidrópicos. Si bien estas afecciones pueden tener vellosidades coriónicas grandes, solo la mola tendrá una proliferación trofoblástica significativa. Para un diagnóstico más preciso puede recurrirse a técnicas complementarias, como la citometría de flujo o la hibridación fluorescente in situ; además de los análisis moleculares y una estrecha colaboración entre patólogos y clínicos.
La ecografía transvaginal, método fundamental en el diagnóstico prenatal, tiene una sensibilidad limitada para detectar molas hidatiformes parciales.15 Un estudio retrospectivo en 4917 mujeres evidenció que solo el 37.5% de las molas parciales se identificaron ecográficamente, en comparación con 79% para las molas completas.15 Si bien la especificidad y el valor predictivo negativo alcanzaron el 99%, la baja sensibilidad implica que muchos casos pasan inadvertidos o se confunden con abortos espontáneos, lo que ocasiona el subregistro y tratamiento inadecuado.15,16 Ahora hay estudios que reportan las características ecográficas típicas de la enfermedad molar, que son dependientes del operador; y múltiples factores que influyen en la calidad de los exámenes ecográficos, entre ellos la formación del profesional, su experiencia clínica, y las características técnicas del equipo utilizado.16 Esto puede llevar a complicaciones asociadas, incluida la necesidad de legrados repetidos, histerectomías y hospitalizaciones prolongadas o innecesarias.16
El embarazo molar parcial coexistente con un feto vivo puede manifestarse en tres escenarios: 1) embarazo gemelar con un feto sano y una mola completa, 2) embarazo con un feto y placenta normales junto con una mola parcial, y 3) un feto sano con placenta afectada por una mola parcial.12 Este último es el menos frecuente, pero con mayor mortalidad fetal.12,13 Con independencia del escenario, estos embarazos implican un elevado riesgo de complicaciones maternas y perinatales.13 Puesto que algunas pacientes deciden continuar el embarazo, en especial quienes han recibido tratamientos previos de infertilidad, es indispensable el seguimiento multidisciplinario para detectar y atender oportunamente las posibles complicaciones.13,14
Los síntomas más comunes en estas pacientes incluyen: sangrado vaginal y dolor; en ocasiones es un diagnóstico fortuito.13 Una revisión sistemática de 44 casos de mola parcial con feto vivo reportó que el 43% se diagnosticaron por hallazgo y el 29% tuvieron sangrado como síntoma inicial.13 Las complicaciones documentadas incluyeron un 56% de nacimientos vivos, partos pretérmino, cesáreas y un caso de acretismo placentario que requirió histerectomía.13 Además, tres pacientes resultaron con coriocarcinoma posgestacional, con respuesta favorable a quimioterapia.13 En otro estudio egipcio, de 12 casos, se observaron altas tasas de parto pretérmino (71%), hemorragia (33%), preeclampsia (16%), hiperémesis gravídica (8.3%) y evolución a neoplasia trofoblástica gestacional posmolar (8.3%).13
En virtud del alto riesgo de morbilidad y mortalidad materna y perinatal, es decisivo establecer el diagnóstico temprano para informar de manera adecuada a los padres acerca del pronóstico y las posibles complicaciones.14 En el caso aquí reportado, se identificaron malformaciones fetales de discordancia en las cavidades ventriculares cardiacas, comunicación interventricular y ductus venoso patológico con onda invertida.14 Los casos que se encuentran en la bibliografía describen fenómenos similares, incluidas las anomalías del cordón umbilical y la restricción del crecimiento intrauterino, acompañadas de complicaciones de hemorragia uterina y preeclampsia aguda.14,16
La atención médica de pacientes con embarazos molares parciales, con feto vivo, requiere vigilancia estrecha con monitoreo ecográfico, evaluación genética (incluido el cariotipo fetal) y tamizaje para descartar anomalías cromosómicas y malformaciones asociadas.17 Es indispensable el seguimiento riguroso para la detección temprana de complicaciones maternas y fetales, así como la información clara a la paciente acerca de la posibilidad de continuar o interrumpir el embarazo, teniendo en cuenta los riesgos involucrados.17,18
El caso reportado por Pascual de Franciscis (2020) ejemplifica las dificultades diagnósticas: una paciente con embarazo de 30.5 semanas tuvo restricción del crecimiento intrauterino y alteraciones hemodinámicas fetales, sin hallazgos ecográficos de enfermedad molar.17 El estudio patológico placentario confirmó la enfermedad molar, lo que evidencia las limitaciones de la imagenología para el diagnóstico temprano.17,18
El curso clínico de los embarazos molares con feto vivo implica un alto riesgo de pérdida gestacional, aunque entre el 40 y el 60% pueden culminar en nacimiento vivo.19 El riesgo de neoplasia trofoblástica gestacional se incrementa de manera muy significativa en comparación con molas sin feto (de 15 a 20% y 27 a 46%).19 Con el seguimiento obstétrico adecuado, evaluación genética y vigilancia materna estricta es posible prolongar la gestación hasta el término.19
En cuanto al tratamiento de la enfermedad molar, las opciones incluyen: legrado por succión, histerotomía e histerectomía; la elección depende del deseo de fertilidad.20 El legrado por succión es el método de elección por su menor riesgo quirúrgico y preservación de la fertilidad, aunque en gestaciones que sobrepasan las 16 semanas se asocian mayores riesgos de complicaciones graves: hemorragia y embolización trofoblástica.20 La histerotomía se practica con menor frecuencia debido a su alta morbilidad.20 La histerectomía, aunque controvertida, ha demostrado, en metanálisis, disminuir significativamente el riesgo de neoplasia posmolar en pacientes mayores de 40 años y puede ser una opción adecuada en quienes tienen la paridad satisfecha y contraindicación para el legrado.21 Es fundamental informar a las pacientes los riesgos de cada procedimiento y asegurar un seguimiento médico estricto posterior.21
Limitaciones: A pesar de ser un caso interesante, con múltiples complicaciones, hay poco registro en la bibliografía referente a protocolos de atención médica de pacientes con embarazo molar y placenta oclusiva total.
CONCLUSIONES
El embarazo molar parcial con feto coexistente es poco frecuente; por lo tanto, con diagnóstico complejo que requiere una evaluación integral que incluya la experiencia médica en virtud de ser una manifestación poco común y hallazgos ecográficos de baja sensibilidad, lo que hace aún más difícil el diagnóstico. La atención médica o quirúrgica debe encaminarse de acuerdo con los factores de riesgo, el sangrado vaginal persistente, la paridad satisfecha y el riesgo de invasión a otros órganos.
Luego de determinar la conducta médica debe garantizarse el seguimiento estrecho, fundamental para el logro de la continuidad del embarazo o determinar el riesgo neoplásico. Hay pocos estudios que respalden el tratamiento y seguimiento.
AGRADECIMIENTOS
A todas las instituciones y personal de salud que ayudaron a obtener la historia clínica de la paciente y a la paciente por consentir la publicación de su caso.
Referencias
- Linz VC, Battista MJ, Jäkel J, Thill M. Management von Trophoblasterkrankungen. Onkologe 2021; 27: 941-52. https://doi.org/10.1007/s00761-021-00998-5
- Chawla T, Bouchard-Fortier G, Turashvili G, Osborne R, et al. Gestational trophoblastic disease: an update. Abdom Radiol (NY) 2023; 48 (5): 1793-1815. https://doi.org/10.1007/s00261-023-03820-5
- Ronnett BM. Hydatidiform Moles: Ancillary Techniques to Refine Diagnosis. Arch Pathol Lab Med 2018; 142 (12): 1485-502. https://doi.org/10.5858/arpa.2018-0226-RA
- Porras-Ibarra GD, Santiago-Sanabria L, Martínez-Villafaña E, Porras-Zaragoza JL, et al. Mola hidatiforme parcial con feto vivo sano a término. Ginecol Obstet Mex 2023; 91 (6): 462-67. https://doi.org/10.24245/gom.v91i6.8069
- Huanca-Llamo J, Aranzabal-Alegria G, Chanduvil W. Factores asociados a enfermedad trofoblástica gestacional en un Hospital de referencia peruano. Rev Fac Med Hum 2020; 20 (1): 64-69. http://dx.doi.org/10.25176/rfmh.v20i1.2547
- Hui P, Buza N, Murphy KM, Ronnett BM. Hydatidiform moles: Genetic basis and precision diagnosis. Annu Rev Pathol 2017; 12 (1): 449-85. http://dx.doi.org/10.1146/annurev-pathol-052016-100237
- Lok C, Frijstein M, van Trommel N. Clinical presentation and diagnosis of gestational trophoblastic disease. Best Pract Res Clin Obstet Gynaecol 2021; 74: 42-52. https://doi.org/10.1016/j.bpobgyn.2020.12.001
- Lukinovic N, Malovrh EP, Takac I, Sobocan M, et al. Advances in diagnostics and management of gestational trophoblastic disease. Radiol Oncol 2022; 56 (4): 430-39. https://doi.org/10.2478/raon-2022-0038
- Chia WK, Chia PY, Abdul Aziz NH, Shuib S, et al. Diagnostic Utility of TSSC3 and RB1 Immunohistochemistry in Hydatidiform Mole. Int J Mol Sci 2023; 24 (11): 9656. https://doi.org/10.3390/ijms24119656
- Vélez-Bohórquez M, Olaya-Contreras M. Enfermedad trofoblástica gestacional. Revisión de la bibliografía. Patología Rev Latinoam 2022; 60: 1-11. https://doi.org/10.24245/patrl.v60id.5237
- Kaur B. Pathology of gestational trophoblastic disease (GTD). Best Pract Res Clin Obstet Gynaecol 2021; 74: 3-28. https://doi.org/10.1016/j.bpobgyn.2021.02.005
- Hassan SA, Akhtar A, Ud Deen Z, et al. Sad fetus syndrome: partial molar pregnancy with a live fetus. Cureus 2018; 10 (8): e3175. https://doi.org/10.7759/cureus.3175
- Hemida R, Khashaba E, Zalata K. Molar pregnancy with a coexisting living fetus: a case series. BMC Pregnancy Childbirth 2022; 22 (1): 161. https://doi.org/10.1186/s12884-022-05004-3
- Ghalandarpoor Attar SN, Ghalandarpoor Attar SM. Partial molar pregnancy with a normal live fetus and umbilical cord abnormalities: A novel association with long-term follow-up: A case report. Clin Case Rep 2021; 9 (9): e04839. https://doi.org/10.1002/ccr3.4839
- Stamatopoulos N, Espada Vaquero M, Leonardi M, Nadim B, et al. Pre-operative classification of molar pregnancy: How good is ultrasound. ANZJOG 2020; 60 (5): 698-703. https://doi.org/10.1111/ajo.13130
- Newhouse I, Spacey A, Scragg B, Szczepura K. The diagnostic value and accuracy of ultrasound in diagnosing hydatidiform mole: A systematic review and meta-analysis of the literature. Radiography (Lond) 2022; 28 (4): 897-905. https://doi.org/10.1016/j.radi.2022.06.005
- De Franciscis P, Schiattarella A, Labriola D, et al. A partial molar pregnancy associated with a fetus with intrauterine growth restriction delivered at 31 weeks: a case report. J Med Case Rep 2019; 13 (1): 204. https://doi.org/10.1186/s13256-019-2150-4
- Rios-Doria E, Pennington KP, Reiter DJ, Parker EU. Diagnostic challenges in differentiating between hydropic abortus, and complete and partial hydatidiform molar pregnancies in early gestation. Int J Gynecol Cancer 2023; 33 (9): 1482-84. https://doi.org/10.1136/ijgc-2022-004104
- Ngan HYS, Seckl MJ, Berkowitz RS, Xiang Y, et al. Diagnosis and management of gestational trophoblastic disease: 2021 update. Int J Gynaecol Obstet 2021; 155 Suppl 1(Suppl 1): 86-93. https://doi.org/10.1002/ijgo.13877
- Durón-González R, Bolaños-Morera P. Enfermedad trofoblástica gestacional. Medicina Legal de Costa Rica 2018; 35 (1): 30-43. http://www.scielo.sa.cr/scielo.php?script=sci_arttext&pid=S1409-00152018000100030&lng=en
- Zhao P, Lu Y, Huang W, Tong B, et al. Total hysterectomy versus uterine evacuation for preventing post-molar gestational trophoblastic neoplasia in patients who are at least 40 years old: a systematic review and meta-analysis. BMC Cancer 2019; 19 (1): 13. https://doi.org/10.1186/s12885-018-5168-x